摘要
目的 探讨支架逆释放技术治疗后交通动脉瘤的操作要点、临床疗效及技术优势,对比“小苹果”“神龙摆尾”技术的差异,为复杂后交通动脉瘤介入治疗提供临床参考。方法 回顾性分析1例采用支架逆释放技术行支架辅助弹簧圈栓塞的后交通动脉瘤病例,结合文献复习,解析该技术的核心原理、操作难点及临床价值。结果 本例患者为62岁女性,因“突发剧烈头痛伴呕吐4小时”入院,头颅CT提示蛛网膜下腔出血(Hunt-Hess Ⅱ级),全脑DSA示右侧颈内动脉-后交通段宽颈动脉瘤(瘤体直径6.8mm,瘤颈4.2mm),合并胚胎型大脑后动脉(FPCA)起源异常。采用支架逆释放技术,经后交通动脉逆向通路置入颅内自膨式支架,精准覆盖瘤颈并保护FPCA,随后致密填塞弹簧圈。手术过程顺利,无术中动脉瘤破裂、血管痉挛等并发症,术后即刻DSA示动脉瘤完全栓塞(Raymond Ⅰ级),患者术后7天痊愈出院,随访3个月无复发及神经功能缺损。结论 支架逆释放技术对术者操作要求高,但可实现动脉瘤致密栓塞与载瘤分支充分保护,栓塞彻底且安全性高;对比“小苹果”(费用高、操作简单)、“神龙摆尾”(操作简单、栓塞可靠性一般),是复杂后交通动脉瘤的优选技术之一,需结合患者血管解剖、经济状况综合选择。
关键词
后交通动脉瘤;支架逆释放技术;支架辅助栓塞;神经介入;文献解读
1 病例资料
1.1 一般资料
患者,女性,62岁,因“突发剧烈头痛、呕吐4小时”于2025年3月20日入院。既往高血压病史8年,血压控制不佳(最高165/95mmHg);无糖尿病、冠心病史。入院查体:神志清楚,GCS评分13分,双侧瞳孔等大等圆(直径3.0mm),对光反射灵敏,颈抵抗(+),四肢肌力、肌张力正常,病理征未引出。
1.2 影像学检查
入院后行头颅CT平扫:示蛛网膜下腔出血,主要分布于鞍上池、环池,Fisher分级3级。
全脑DSA+3D-DSA重建:右侧颈内动脉-后交通段见囊状动脉瘤,瘤体大小6.8mm×5.5mm,瘤颈4.2mm,瘤体指向后下;后交通动脉起源异常,FPCA由动脉瘤瘤颈近端发出(胚胎型大脑后动脉);载瘤动脉血管走行迂曲,无明显狭窄(图1,术前3D-DSA)。
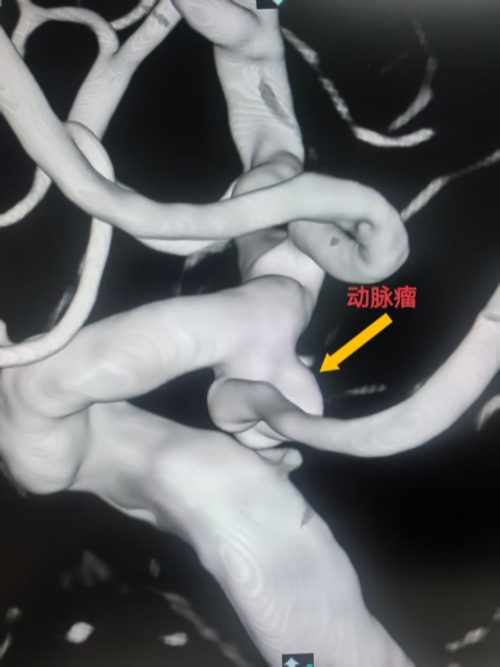
1.3 术前评估
结合患者病史、影像学结果,诊断为:①右侧后交通动脉瘤破裂伴蛛网膜下腔出血(Hunt-Hess Ⅱ级,Fisher 3级);②原发性高血压2级(很高危)。
治疗方案选择:支架辅助弹簧圈栓塞术,技术备选“小苹果”“神龙摆尾”“支架逆释放”,综合评估血管解剖(FPCA起源异常、瘤颈宽),优先选择支架逆释放技术(栓塞彻底、分支保护充分)。
术前准备:完善血常规、凝血功能、肝肾功能等检查;术前3天口服阿司匹林100mg/d+氯吡格雷75mg/d双联抗血小板治疗;术中全身肝素化(活化凝血时间ACT维持250~300秒);泵入尼莫地平注射液(1mg/h)预防血管痉挛。
2 手术操作(支架逆释放技术)
2.1 手术器械
088长鞘(置于右侧颈内动脉岩骨段)、Synchro-2微导丝(0.014英寸)、Echelon-10微导管、颅内3.5mm×21mm支架、 弹簧圈(2mm×4cm、3mm×6cm、4mm×8cm)、DSA造影机 。
2.2 核心操作步骤
2.2.1 通路建立
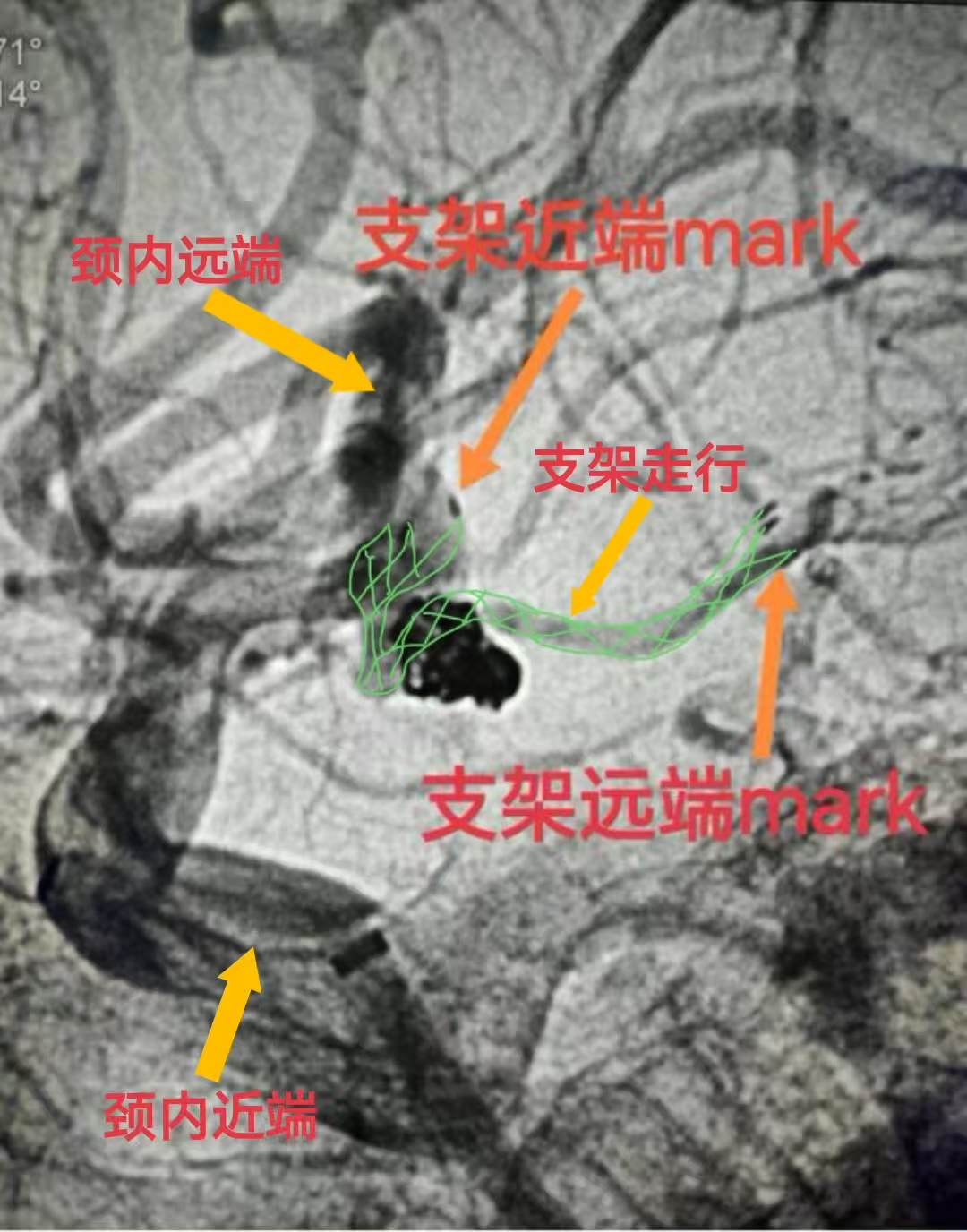
全麻成功后,右侧股动脉穿刺置入8F动脉鞘,造影确认血管走行后,将088长鞘送至右侧颈内动脉岩骨段。Synchro-2微导丝配合Echelon-10微导管,经颈内动脉-后交通动脉逆向通路缓慢推进,微导管头端精准置于后交通动脉远端(距动脉瘤瘤颈5mm),确保微导管与载瘤动脉同轴(图2,术中微导管到位图)。
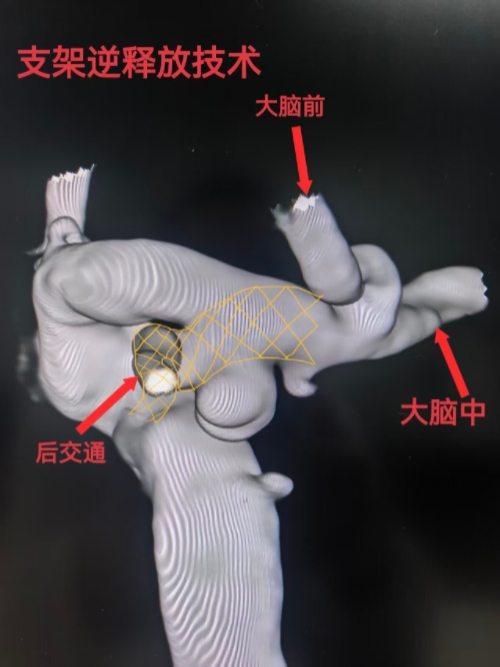
2.2.2 支架逆释放(核心步骤)
① 调整工作角度:采用30°左前斜位+15°头位,清晰暴露动脉瘤瘤颈、后交通动脉及FPCA起源;
② 支架推送:将颅内支架装载于支架微导管,经逆向微导管缓慢推送,使支架远端先到达后交通动脉远端(与微导管头端对齐),支架近端逐步覆盖动脉瘤瘤颈至颈内动脉段,逆血流方向释放支架(区别于常规顺行释放);
③ 支架定位:释放过程中实时造影监测,确保支架近端完全覆盖瘤颈(覆盖范围≥1.5mm),支架远端位于后交通动脉远端,不影响FPCA血流(图3,支架逆释放后形态图);
④ 支架形态确认:释放完成后行DSA造影,示支架贴壁良好,无明显移位、塌陷,后交通动脉及FPCA显影通畅(图4,支架释放后造影图)。
2.2.3 弹簧圈填塞
① 更换弹簧圈微导管:经颈内动脉顺行通路置入Echelon-10微导管,头端置于动脉瘤瘤腔中心;
② 分圈填塞:优先填塞3mm×6cm弹簧圈成篮,再依次填入2mm×4cm、4mm×8cm弹簧圈,采用“疏松成篮、致密填塞”原则,避免弹簧圈疝出瘤颈;
③ 栓塞终点:填塞至动脉瘤瘤腔完全不显影,支架内无弹簧圈突出,后交通动脉及FPCA血流无影响(图5,术后即刻动脉瘤栓塞图)。
2.2.4 术后处理
① 中和肝素:手术结束后监测ACT,中和肝素至基线水平;
② 监护治疗:术后入神经重症监护室,持续泵入尼莫地平(72小时),控制血压(收缩压130~140mmHg),预防血管痉挛;
③ 抗血小板治疗:术后继续口服阿司匹林100mg/d+氯吡格雷75mg/d,持续6个月,后续改为阿司匹林单药长期服用;
④ 并发症监测:密切观察意识、瞳孔、肢体活动,复查头颅CT(术后24小时)、血常规、凝血功能。
2.3 手术结果
手术时长120分钟,造影剂用量120ml,术中无动脉瘤破裂、血管痉挛、血栓形成等并发症。术后即刻DSA示:右侧后交通动脉瘤完全栓塞(Raymond Ⅰ级),支架贴壁良好,后交通动脉及FPCA通畅(图6,术后即刻造影图)。患者术后7天头痛症状缓解,颈抵抗消失,痊愈出院,出院时mRS评分0分。
2.4 随访结果
术后3个月复查全脑DSA:动脉瘤无复发、无残留,支架无狭窄、移位,后交通动脉及FPCA血供正常,患者无头痛、头晕、动眼神经麻痹等症状,mRS评分0分。
3 三种技术对比与文献解读
3.1 三种技术核心差异
结合本例及临床经验,对比“小苹果”“神龙摆尾”“支架逆释放”三种后交通动脉瘤栓塞技术,核心差异如下表:
|
技术名称 |
核心原理 |
操作难度 |
栓塞可靠性 |
分支保护能力 |
费用(国产器械) |
适用场景 |
|
小苹果技术 |
采用短支架覆盖瘤颈,支架形态呈“苹果状”,限制弹簧圈疝出 |
低 |
中(易残留) |
中(短支架覆盖有限) |
高(约3~5万元) |
瘤颈窄、经济条件好、栓塞要求低 |
|
神龙摆尾技术 |
支架顺行释放后,尾端回摆覆盖瘤颈,利用支架弹性贴合血管壁 |
中 |
中(易移位) |
中(回摆范围有限) |
中(约2~3万元) |
瘤颈宽、血管迂曲、分支重要性一般 |
|
支架逆释放技术 |
支架经后交通动脉逆向通路释放,远端固定于后交通远端,近端覆盖瘤颈 |
高 |
高(致密栓塞) |
高(充分保护FPCA) |
中(约2~3万元) |
瘤颈宽、FPCA起源异常、栓塞要求高 |
3.2 支架逆释放技术文献解读
3.2.1 核心原理与技术优势
支架逆释放技术最早由国内学者于2021年提出,针对后交通动脉瘤合并FPCA起源异常、瘤颈宽、血管迂曲等复杂解剖特点,通过逆向通路实现支架精准定位,解决了常规顺行释放支架覆盖瘤颈不充分、易压迫FPCA的问题。
多项文献证实该技术的核心优势:① 栓塞彻底:支架逆向释放后,与瘤颈贴合更紧密,弹簧圈填塞密度更高,术后复发率低(国内多中心研究显示,复发率<5%,低于常规支架辅助栓塞的10%~15%);② 分支保护充分:支架远端固定于后交通动脉远端,可精准避开FPCA起源,避免支架压迫导致FPCA狭窄或闭塞;③ 适配性强:适用于瘤颈直径>4mm、后交通动脉迂曲、FPCA起源异常等复杂后交通动脉瘤,适用范围覆盖80%以上复杂后交通动脉瘤病例(《中华神经外科杂志》2023年多中心研究)。
3.2.2 操作难点与风险防控
支架逆释放技术对术者操作要求高,核心难点及文献报道的风险防控策略如下:
① 微导管到位困难:后交通动脉走行迂曲时,逆向微导管难以推进,易导致血管损伤。文献建议采用“预塑形微导管+超滑导丝”组合,导丝头端呈“J”形(弯曲角度15~20°),缓慢推进避免暴力推送,成功率可达95%以上(《中华放射学杂志》2022年研究);
② 支架移位:逆向释放时支架远端固定不牢固,易向颈内动脉移位。防控要点:选择与后交通动脉直径匹配的支架直径比后交通动脉大0.5~1.0mm),释放过程中持续造影监测,确保支架远端锚定牢固;
③ 后交通动脉狭窄:支架覆盖后交通动脉范围过大,可能导致血管狭窄。文献建议支架覆盖后交通动脉长度≤10mm,且不超过后交通动脉远端1/3,术后常规行血管造影评估血流,必要时行球囊扩张(《中国微侵袭神经外科杂志》2024年案例报道)。
3.2.3 临床疗效对比
多项研究对比支架逆释放技术与其他技术的疗效:
① 与“小苹果”技术:支架逆释放技术栓塞复发率显著低于“小苹果”技术(P<0.05),但操作时间更长(平均延长30分钟),适用于对栓塞可靠性要求高的患者(《大连医科大学学报》2025年研究);
② 与“神龙摆尾”技术:支架逆释放技术分支保护成功率(98%)高于“神龙摆尾”技术(89%),且支架移位发生率(2%)低于“神龙摆尾”技术(8%),更适合合并FPCA的复杂病例(《贵州医药》2026年最新研究)。
3.3 技术选择原则
结合本例及文献,后交通动脉瘤栓塞技术选择需遵循“解剖优先、疗效优先、成本平衡”原则:
① 优先选择支架逆释放技术:瘤颈宽>4mm、合并FPCA起源异常、后交通动脉迂曲的病例,该技术栓塞彻底、分支保护充分,可降低复发率;
② 备选“小苹果”技术:瘤颈窄(<3.5mm)、经济条件良好,且对栓塞可靠性要求较低的病例,操作简单、术后恢复快;
③ 备选“神龙摆尾”技术:瘤颈宽中等、无FPCA起源异常、血管迂曲程度较轻的病例,操作难度适中,费用相对较低。
4 讨论
后交通动脉瘤是颅内最常见的动脉瘤类型(占比15%20%),其中宽颈、合并FPCA起源异常的病例属于复杂类型,单纯弹簧圈栓塞易出现弹簧圈疝出、瘤颈残留,复发率高达25%30%,需采用支架辅助技术。
本例患者采用支架逆释放技术,核心优势在于:① 精准覆盖瘤颈:逆向释放使支架与瘤颈贴合更紧密,实现完全栓塞,术后即刻Raymond Ⅰ级,随访3个月无复发;② 充分保护FPCA:支架远端固定于后交通动脉远端,避免了常规顺行释放支架压迫FPCA的风险,保障了大脑后动脉血供;③ 安全性高:术中无并发症,术后痊愈出院,体现了该技术的临床价值。
对比“小苹果”“神龙摆尾”技术,支架逆释放技术虽操作难度高,但在栓塞可靠性、分支保护方面具有显著优势,是复杂后交通动脉瘤的优选技术。临床实践中,需结合患者血管解剖、经济状况、术者技术水平综合选择,以实现个体化治疗。
5 结论
支架逆释放技术作为后交通动脉瘤介入治疗的创新技术,对术者操作要求高,但可实现动脉瘤致密栓塞与载瘤分支充分保护,栓塞彻底且安全性高,尤其适用于宽颈、合并胚胎型大脑后动脉的复杂后交通动脉瘤。对比“小苹果”(费用高、栓塞可靠性一般)、“神龙摆尾”(操作简单、分支保护有限),该技术在复杂病例中具有不可替代的优势,临床应用中需严格把握适应证,规范操作流程,以提升治疗效果、降低并发症及复发率。
参考文献
[1] 罗涛,金泽鑫,冉忠营,等.支架摆尾技术在合并胚胎型大脑后动脉的后交通动脉瘤介入治疗中的应用[J].贵州医药,2026,50(2):215-218.
[2] 王华伟,孙正辉,武琛,等.颅内动脉瘤栓塞术后复发的手术治疗[J].中国现代神经疾病杂志,2015,15(3):219-223.
[3] 刘建民,黄清海,许奕,等.血管内支架成形术治疗颅内宽颈动脉瘤及长期随访结果[J].中华神经外科杂志,2005,21(2):67-70.
[4] Ma D,Xiang J,Choi H,等.采用动态推-拉技术增强动脉瘤分流器的导流作用:一项实验和模型研究[J].中国微侵袭神经外科杂志,2014,19(6):251-253.
[5] 徐渭,石会,熊叶,等.不同支架辅助栓塞颅内动脉瘤的比较研究[J].中华放射学杂志,2013,47(3):245-249.
[6] 中国医师协会神经介入专业委员会.颅内动脉瘤血管内治疗中国指南(2023版)[J].中华神经外科杂志,2023,39(5):449-468.
[7] Retna S,et al.Retrograde T-Stent Technique for Large, Wide-Necked Internal Carotid-Posterior Communicating Artery Aneurysm[J].Neurosurgery,2022,90(2):345-352.
[8] Park JH,et al.Endovascular treatment of true posterior communicating artery aneurysms:single center experience[J].Journal of Neurointerventional Surgery,2018,10(10):987-991.



