时间拨回2017年,距今整整九年。徐州市中心医院新城区医院那天的急诊室,气氛凝重得让人喘不过气。一位男性患者突发大血管闭塞、急性脑梗死,陷入深度昏迷、一侧肢体完全偏瘫,生命体征岌岌可危。
头颅CT清晰显示:右侧大脑半球大面积梗死显影,ASPECTS评分极低。按2017年指南,大核心坏死、大面积脑梗死已无取栓指征——常规路径下,这几乎是“放弃治疗”的信号。 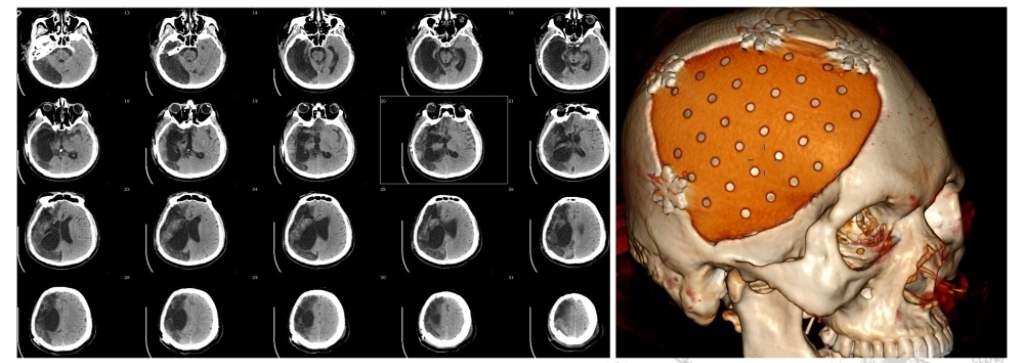
一、绝境中的坚持与冒险
神经内科傅新民主任团队如实告知:指南不支持取栓,强行手术风险极高,预后极差。但患者爱人,一位看似柔弱的女性,紧紧握着丈夫的手,泪水中透着不容置疑的坚定:
“我不放弃,只要有一丝希望,你们就救他。不管结果怎么样,我们都接受。”
这份信任,打破了诊疗的僵局。我们反复研判、权衡所有风险,最终给出一个突破指南的冒险方案:
尝试取栓,取栓后立即行去骨瓣减压术(术前当时联系了神经外科刁主任联合治疗——MDT复合手术)。
这是一场没有退路的博弈:赌医者的担当,更赌家属的信任。手术在新城区医院顺利完成,每一步都惊心动魄。
奇迹真的发生了。患者逐渐苏醒,肢体功能慢慢恢复,从卧床到坐起,最终能一瘸一拐独立行走。作为神经科医生,我至今仍感震撼——在看似毫无希望的绝境里,生命竟能迸发出如此力量。
二、十年指南迭代:从“禁区”到“可搏”
作为神经科专家,我必须强调:医学在进步,指南在迭代,十年前后已是天壤之别。
1. 2017年(当年)的指南底线
大核心梗死(ASPECTS≤5)、大面积脑梗死:取栓为绝对禁忌
时间窗严格限制在6小时内,且仅适用于小核心梗死
大面积脑梗伴恶性水肿:仅在脑疝前紧急去骨瓣,死亡率仍超50%
2. 2026年最新指南(AHA/ASA)的重大突破
大核心梗死不再是禁区:
前循环大血管闭塞(ICA/M1)、发病6小时内、ASPECTS 3–5分:Ⅰ类推荐取栓
即使ASPECTS 0–2分(极严重),6小时内仍为2a级推荐(可尝试)
时间窗大幅延长:
前循环:从6小时扩展至24小时
后循环(基底动脉闭塞):24小时内取栓为Ⅰ类推荐
去骨瓣地位提升:
取栓后早期预防性去骨瓣被纳入研究与推荐,显著降低脑疝风险、改善预后
三、真实数据:30%的成功率,值得一搏
最新临床研究与荟萃分析显示:
大核心坏死、大面积脑梗死患者,积极取栓+去骨瓣联合救治,90天功能独立(mRS≤3)率约30%
与单纯药物治疗相比,取栓可将死亡率降低10%–15%,独立行走率提升近1倍
这30%,不是“治好”,而是从死亡/长期卧床,拉回到能自理、能回归家庭的可能。
四、医生“躺平”:不是无情,是枷锁太重
时至今日,这类重症患者救治成本极高、风险极大、预后不确定。很多医生选择“躺平”:严格恪守指南、不越雷池、不愿冒险。
背后是三座大山:
1.责任与纠纷的恐惧
手术失败、效果差,遗留严重残疾或死亡,家属极易反悔追责。医生要承受职业风险、名誉压力、法律诉讼,甚至职业生涯中断。怕担责、怕惹麻烦,成了最沉重的枷锁。
2.投入与回报的失衡
重症救治耗费大量医疗资源、人力精力、时间成本,并发症多、周期长。拼尽全力,也未必换来理想结局。高风险、低收益、多指责,让医生滋生消极心态。
3.指南的惯性与保守
即便指南已更新,旧观念仍根深蒂固。很多医生仍将“大核心梗死”视为禁区,不敢突破、不愿尝试。
五、医学的本质:指南是底线,不是放弃的理由
作为神经科医生,我始终坚信:
医学从来不是冰冷的条文,而是以人为本的生命守护。
救命手术≠治好手术:从决定冒险那一刻起,医患必须达成共识——接受所有结局:奇迹康复、偏瘫失语、长期卧床,甚至死亡。
只要家属不放弃,医生就绝不能躺平。我们无法保证每一次都成功,但绝不能因害怕风险,就轻易放弃一个鲜活的生命。
指南是诊疗底线,不是生命终点。在充分沟通、知情同意、共担风险的前提下,为那30%的希望放手一搏,才是医者的担当。
六、结语
九年过去,那位患者一瘸一拐的身影,依然清晰。它时刻提醒我:
医学有边界,但医者的担当没有边界。
愿医患之间多一份理解与信任,愿医者少一份后顾之忧,多一份挺身而出的勇气。
不躺平,不放弃,在生死边缘拼尽全力——便是对生命最好的敬畏


