
徐州市中心医院
东南大学附属医院
神经内科
傅新民
术者简介:
主任医师、硕士研究生导师 徐州市中心医院 高级卒中中心血管内治疗负责人、卒中病区主任 澳大利亚墨尔本大学附属皇家墨尔本医院访问学者 在徐州最早开展取栓、国内较早开展取栓、颅内支架植入、颅内动脉瘤栓塞术
学术头衔:
中国卒中学会急救医学分会常委 中国卒中学会重症脑血管病委员 中国老年医学会神经医学分会常委 中华医学会神经病学分会神经介入组委员 中国研究型医院协会神经介入专委会委员 江苏省卒中学会理事、神经介入专委会委员 徐州市介入神经病学研究会理事长 徐州市医学会神经病学副主委、神经介入专委会主委、脑心同治副主委 江苏省、徐州市医疗事故鉴定专家
病史介绍
患者男性,53岁,主诉:肢体无力伴言语不清10小时余。
现病史:患者于10余小时前(2月3日凌晨1点)醒后突然出现右侧肢体无力,持物不稳,行走不能,伴言语不清。在外院完善颅脑CT未见明显出血,但患者症状持续不缓解。为求进一步治疗,急诊入我院,完善颅脑CTA+CTP提示左侧颈内动脉闭塞,左侧额颞顶叶灌注异常(I 2期)。因超溶栓时间窗,结合患者症状及辅助检查结果排除手术禁忌症后行介入治疗。
既往史:高血压病史多年,糖尿病史多年,平时予以胰岛素降糖治疗,冠心病多年,曾于上海某医院做心脏搭桥手术
一般生命体征:T:36.7℃P:78次/分R:18次/分BP:左150/84mmHg ,HR 78次/分
神经系统:神志昏睡,双侧瞳孔等大等圆,直径约3mm,向左凝视,混合性失语,额纹对称,右侧鼻唇沟浅,右侧肢体肌力3级,右侧肢体病理征阳性,脑膜刺激征阴性,其余查体不配合。
NIHSS评分:21分(意识水平2 意识水平提问2 意识水平指令2 凝视2 面瘫2 右侧肢体无力6 感觉 1 言语2 构音2)。
发病前mRS评分:0分
GCS评分:10分(E2V3M5)
入院诊断:1、颈动脉闭塞性脑梗死 2、高血压病3级 很高危
定位诊断:左侧大脑幕上病变 依据:完全性失语定位于左侧颞上回后部/左侧额下回后部、额颞叶传导束;右侧中枢性面舌瘫定位于左侧皮质脑干束,右侧上下肢上运动神经元瘫痪定位于左侧皮质脊髓束,右侧偏身感觉减退定位于左侧三叉神经脊髓束及左侧脊髓丘脑侧束。
定性诊断:急性脑梗死(左颈内、大脑中动脉系统) 依据 患者中年男性,急性起病,病程短,主要表现为“偏侧肢体无力伴言语障碍”,查体:右侧中枢性面舌瘫,右侧上下肢上运动神经元瘫痪,右侧偏身感觉减退,右病理征阳性。
定因:动脉粥样硬化病变伴原位血栓形成、
TOSAT分型:大动脉粥样硬化型。
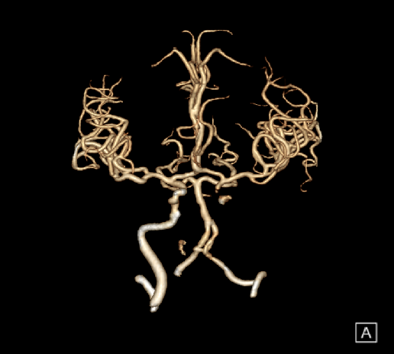
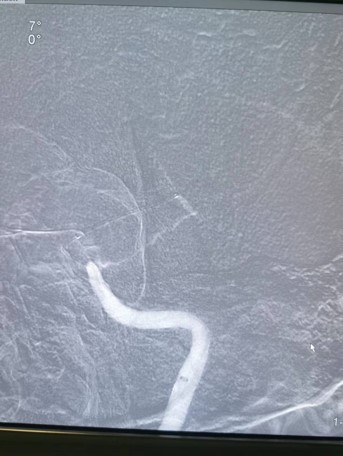
手术策略制定
术前诊断:左侧颈内动脉虹吸段闭塞
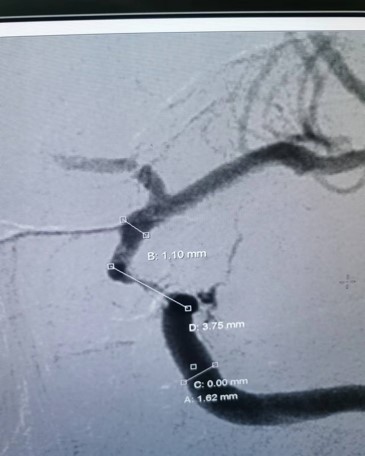
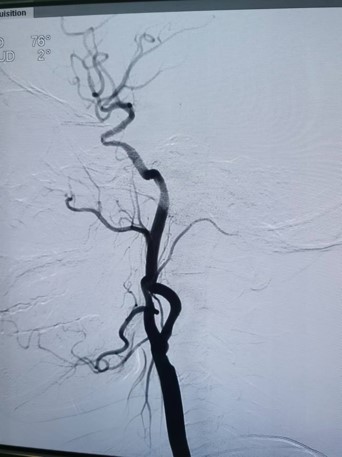
手术方式:先用OTW*微导管0.021“颅内球囊扩张导管2.5-15-1,通过闭塞段,引入脑血栓抽吸系统GT68置于左侧颈内动脉C4段以远,配合抽吸,以14atm缓慢扩张虹吸段,复查造影示左侧大脑前动脉及大脑中动脉血流通畅,左侧颈内动脉血流通畅,残余狭窄70%以上,造影左侧大脑中动脉及大脑前动脉通畅,左侧颈内动脉C6段局部重度狭窄,观察10分钟后造影示左侧大脑前动脉血流缓慢,左侧颈内动脉C6段极重度狭窄,血流缓慢,eTICI分级2B级,引入颅内支架系统3*13m m定位于闭塞处,以7atm缓慢扩张。复查造影示左侧大脑前动脉及大脑中动脉血流通畅,左侧颈总动脉造影示左侧颈内动脉血流通畅残余狭窄不超30%,血流eTICI分级3级
手术难点分析:
1.通过完全闭塞段: 初始阶段需要将微导管和球囊导管安全、成功地通过完全闭塞的病变部位(左侧颈内动脉C6段),这是开通血管的关键和困难步骤,需要高超的导丝操控技术,并存在穿孔或夹层风险,此球囊可减少微导管交换时间,减少风险。
2.首次血管成形效果不佳与反复狭窄:
首次球囊扩张(14atm)后虽然血流恢复,但残余狭窄>70%,表明病变坚硬或弹性回缩严重。
观察10分钟后,C6段狭窄进行性加重至“极重度狭窄”、血流变慢(eTICI 2B),提示存在急性血栓形成、血管痉挛或严重夹层等导致血管再次濒临闭塞的动态变化,需要紧急二次干预。
3.病变部位的特殊性与风险:
操作区域位于颈内动脉虹吸段(C4)和床突段(C6),这些部位血管走行迂曲(尤其是虹吸段),且靠近重要分支(眼动脉等)和颅底骨质结构,增加了器械到位、稳定扩张和支架精准释放的难度和风险。
4.C6段次全闭塞/极重度狭窄的处理本身风险高,容易发生栓子脱落(远端栓塞)、血管破裂或夹层延展。
5.支架精准释放: 在极重度狭窄/次全闭塞的C6段定位并释放支架(3x13mm),需要精确覆盖病变,避免影响远端分支(如后交通动脉、脉络膜前动脉)或近端正常血管,同时保证支架充分贴壁。
6.术中病情动态变化与决策压力: 手术中血流状况和狭窄程度在短时间内(10分钟观察期)发生显著恶化(血流变慢、狭窄加重),要求术者快速判断原因(血栓?夹层?痉挛?)并果断采取下一步措施(支架植入),决策压力大。
维持血管通畅与预防并发症: 整个操作过程中需持续关注血流(eTICI分级变化),平衡开通血管与避免并发症(如远端栓塞、血管损伤、高灌注综合征)的风险,特别是在反复操作和高压扩张后。
术前用药:静脉替罗非班6ml/h
术中涉及介入材料选择
- 088长鞘
- 励楷Juewa OTW0.021“颅内球囊扩张导管2.5-15-1
- runthrow微导丝
- 125cm多功能单弯导管
- 泥鳅导丝
- 6F GT68
- 颅内球扩支架系统3*13mm
治疗经过
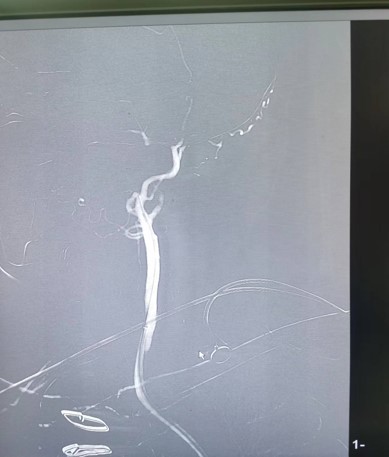
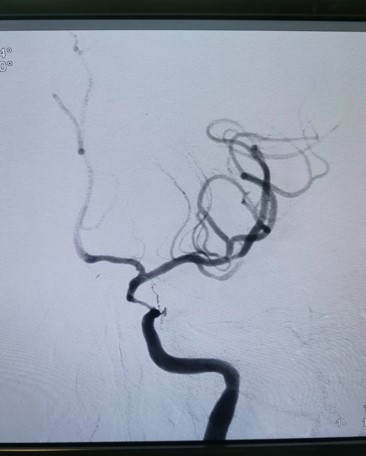
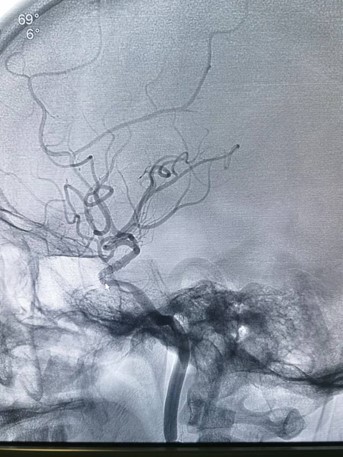
手术总结
核心技术:BASIS (Balloon Angioplasty with Stent Implantation after Suction)
核心步骤:
抽吸 (Suction): 首先使用大口径抽吸导管 (如 GT68) 直接清除闭塞部位的主要血栓负荷(本例中置于 C4 以远抽吸)。
球囊血管成形术 (Balloon Angioplasty):在抽吸初步开通血流后,立即对远端串联的严重狭窄病变(本例为虹吸段、C6 段)进行球囊扩张(14 ATM)。
支架植入 (Stent Implantation):当球扩后出现弹性回缩、夹层或再闭塞倾向(本例残余狭窄 >70%,后进展为极重度狭窄、血流减慢至 eTICI 2B)时,果断植入支架 以维持管腔通畅。
励楷Juewa OTW颅内球囊导管的核心优势:
1. 显著减少器械交换 (Reduced Device Exchanges):
“单轨”操作: OTW (Over-The-Wire) 微导管的设计允许导丝始终贯穿整个系统。在本例中,同一根微导丝和 OTW 微导管被用于:
初始通过闭塞段,输送球囊导管(2.5x15mm)进行首次扩张;
输送支架系统(3x13mm)进行植入;
避免多次交换: 传统方法可能需要分别使用不同的微导管/导管系统进行导丝通过、球扩和支架输送,每次交换都增加操作时间、血管损伤风险和栓子脱落风险。励楷Juewa OTW颅内球囊导管(兼有微导管及颅内球囊导管双重作用)系统最大程度减少了这些中间交换步骤。
2. 降低手术风险 (Reduced Procedural Risks):
减少血管损伤风险: 每次导管/微导管交换都有可能损伤迂曲的颅内血管(尤其是虹吸段、C6段)或导致夹层。减少交换次数直接降低了这种机械性损伤的风险。
缩短缺血时间: 减少交换意味着缩短了关键操作步骤之间的时间间隔,更快地完成从开通到支撑的关键步骤(本例中从发现再闭塞到支架植入反应迅速),有助于挽救濒临梗死的脑组织。
降低远端栓塞风险:交换器械时可能扰动不稳定斑块或血栓,导致碎片脱落引起远端栓塞。励楷Juewa OTW颅内球囊导管 系统内操作相对稳定,减少了这种扰动。
提高通过性: 励楷Juewa OTW颅内球囊导管本身具有良好的跟踪性和支撑力,有助于球囊和支架通过迂曲血管段(如颈内动脉虹吸弯)和严重狭窄/次全闭塞病变(如 C6 段)。
快速应对术中变化:当首次球扩后出现进行性狭窄/再闭塞(本例观察 10 分钟后恶化)时,已存在的 励楷Juewa OTW颅内球囊导管通路允许极其快速地将支架系统送至病变部位进行补救性植入,争分夺秒。
术者体会
总结 (BASIS + 微导管球囊的协同效益):
该病例成功应用了 BASIS 技术流程(抽吸->球扩->支架),并充分利用 OTW 微导管球囊系统关键优势:通过“单轨”操作极大减少了器械交换次数。这不仅显著缩短了手术时间(尤其对急性闭塞至关重要),更重要的是有效降低了因反复交换导致的血管损伤、夹层形成、远端栓塞等严重并发症的风险,同时保证了器械(球囊、支架)在迂曲、狭窄的颅内血管(虹吸段、C6 段)中安全、快速地到位和释放,最终实现了从 eTICI 2B 到 eTICI 3 级的成功再通。这种组合是处理颅内串联病变(闭塞合并狭窄)高效、安全的重要策略。



